Tuberkulosis (TB) adalah penyakit lama yang masih menjadi pembunuh terbanyak di antara penyakit menular. Berdasarkan laporan WHO 2017 diperkirakan ada 1.020.000 kasus di Indonesia, namun baru terlaporkan ke Kementerian Kesehatan sebanyak 420.000 kasus.
Mengenai penyakit TB, OTC Digest mewawancarai dr. Muhammad Arifin Nawas, SpP(K), MARS, FISR, anggota Dewan Penasehat Perhimpunan Dokter Paru Indonesia. Petikannya.
Apa penyakit TB hanya menyerang paru-paru?
Tuberkulosis adalah penyakit menular yang disebabkan oleh bakteri basil tuberculosis. Penularannya melalui udara, masuk lewat saluran pernapasan. Biasanya mengenai paru atau organ-organ lain.
Kalau kena di sawar otak menjadi meningitis. Bisa menyerang tulang dan ginjal. Namun, 95% basil tuberculosis bersarang di paru-paru. Orang yang terinfeksi kuman TB, dapat menularkan ke orang lain lewat cairan batuk.
Untungnya, sebanyak 70-90% tidak tertular walau kontak dengan penderita TB. Jika daya tahan tubuh baik, kuman hanya akan tinggal di paru, tidak menyebar. Sistem imun akan membungkus kuman TB dan membuatnya tidur; disebut tahap dorman. Tidak menimbulkan sakit. Mereka disebut TB laten.
Tidak menularkan ke orang lain, namun kuman dapat aktif jika imun tubuh menurun.
Kenapa jumlah penderita TB sangat tinggi di Indonesia?
Masalah utama di Indonesia adalah kepatuhan pasien. Mereka tidak patuh minuim obat. Pengobatan TB minimal 6 bulan, obat harus diminum tiap hari. Jika TB MDR (kasus TB yang sudah resisten tahap 2) harus terus minum obat selama 2 tahun.
Kenapa TB susah diobati?
Kuman TB itu bandel, sekali masuk ke dalam tubuh susah keluar. Bahkan basil tuberculosis yang pertama kali ditemukan pada mummy, dalam keadaan tidur dan masih bisa menginfeksi.
Ketika bakteri tuberkulosis masuk ke dalam tubuh, sistem imun akan bereaksi. Dari sana kuman masuk ke paru-paru dan bersarang. Dari paru, kuman dapat menjalar melalui pembuluh darah, sampai ke tulang atau otak.
TB akan mematikan jaringan dan menumbuhkan jaringan parut. Di paru, jaringan paru yang sehat bisa habis dan diganti dengan jaringan parut. Di jaringan tubuh lain polanya hampir sama. Masuk ke saluran indung telur (tuba fallopi) akan membuatnya menyempit bahkan tertutup sama sekali. Akibatnya, telur yang seharusnya disalurkan ke rahim terhenti karena ada penyumbatan. Pembuahan tidak terjadi karena sperma tidak bisa bertemu sel telur.
TB di luar paru gejalanya tidak spesifik. Misalnya, TB di saluran kelenjar, ya, hanya menimbulkan benjol. Itu sebabnya, TB disebut penyakit multi sistem.
Yang menentukan bakal menyebar atau tidak adalah daya tahan tubuh. Kesembuhan TB tidak 100%, bisa kambuh. Pengobatan hanya untuk mendorong kuman TB masuk ke tahap dorman (tidur).
Siapa saja yang dapat tertular ?
Pertama-tama adalah orang dengan gejala yang mengarah ke tuberkulosis. Gejala umum berupa demam, kadang menggigil, keringat malam – baju sampai basah kuyup, nafsu makan dan berat badan turun dan kelelahan, jalan sedikit capek.
Gejala TB paru ditunjukkan dengan batuk berdahak lebih dari 2-3 minggu, disertai nyeri dada sebelah kanan, kadang batuk sampai berdarah. Pada penderita HIV, gejalanya bisa bervariasi.
Kedua, anak usia <5 tahun, yang sistem imunnya belum kuat. Pada anak gejalanya tidak spesifik. Biasanya, anak mudah sakit atau tertular flu, batuk, pilek. Nafsu makan tidak ada, suka menangis dan badan kurus. Lemah, letih lesu, tidak semangat beraktivitas.
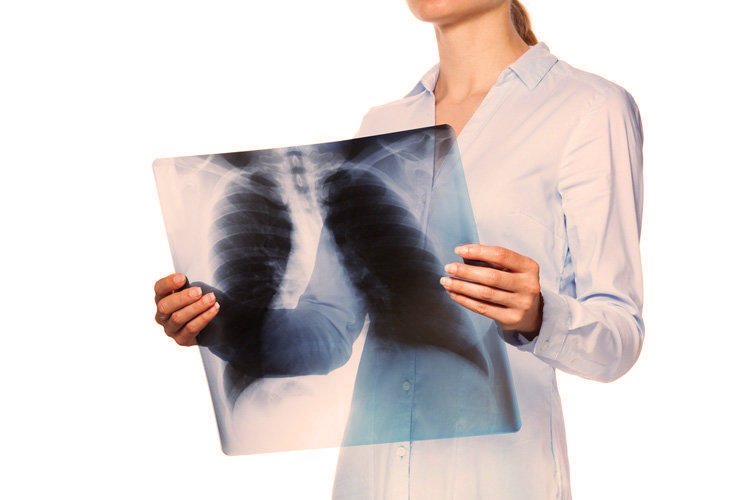
IDAI (Ikatan Dokter Anak Indonesia) memiliki parameter untuk mendiagnosis anak dengan TB. Pertama, apakah ada kontak dengan penderita TB. Dilakukan tes Mantoux - menyuntikkan protein dari kuman Mycobacterium tuberculosis. Foto rontgen paru juga menjadi pertimbangan. Prevalensi TB anak sekitar 10-15 % dari total penderita tuberkulosis.
Ketiga, mereka yang kontak dengan penderita atau diduga penderita imunokompromais (sistem imun menurun), khususnya infeksi HIV. Berikutnya, mereka yang kontak dengan pasien TB yang sudah resisten obat.
Bagaimana pengobatan terhadap TB?
Pengobatan berdasarkan gejalanya. Dahak diperiksa, kalau dinyatakan negatif tapi ada gejala (batuk, demam, flek paru pada foto rontgen), tetap di obati. Apalagi yang dalam dahak positif kuman TB.
Pada yang belum pernah terinfeksi kuman TB, digolongkan masuk kategori I; yang terbagi menjadi dua fase: awal dan lanjutan. Pada fase awal, pengobatan 2-3 bulan. Tujuannya untuk membunuh kuman TB. Dilanjutkan fase lanjutan 4-7 bulan, untuk mensterilkan kuman dalam tubuh.
Pada banyak kasus, selesai di fase awal. Kuman mati, nafsu makan timbul, berat badan naik, sehingga pasien merasa sudah sehat dan menghentikan pengobatan. Akibatnya, timbul kasus TB resisten karena putus obat.
Kategori II, adalah mereka yang kambuh kembali, gagal atau putus berobat. TB ulang dianggap lebih berbahaya. Pengobatan diulang dengan obat yang lama, padahal mungkin obat itu sudah resisten. Obat yang dipakai adalah obat-obatan lini pertama rifampicin (R) dan isoniazid (INH), ditambahkan obat injeksi.
Kategori III, adalah berdasar pemeriksaan dahak kuman TB tidak aktif. Tapi, rontgen paru mendukung aktif. Pengobatan sama seperti kategori I. `
Kategori IV, adalah penderita TB kronik atau yang sudah resisten. Harus diobati dan diobservasi langsung, makan obat di depan petugas. Bisa menggunakan obat lini ke 2 (exionamid, paraaminosalisilat, sikloserin, amikasin, kapreomisin dan kanamisin).
Pasien harus patuh minum obat, agar tidak menjadi resisten.
Apa yang harus dilakukan jika ada anggota keluarga terkena TB?
Sudah ada standarisasi internasional penanganan TB. Standar I, setiap orang dengan batuk lebih dari 2-3 minggu tanpa sebab yang jelas, harus diduga TB. Sebaiknya, rutin tiap tahun cek paru, kalau hasilnya semua hitam berarti paru-paru kita bersih. Bercak putih pada foto rontgen paru adalah koloni kuman TB. (jie)